El dolor en la zona baja de la espalda es una experiencia que prácticamente cualquier persona atravesará en algún momento de su vida. Sin embargo, cuando esa molestia deja de ser un simple cansancio muscular y se convierte en un dolor punzante, eléctrico o que se desplaza hacia las piernas, surge una preocupación comprensible. El diagnóstico de una hernia discal lumbar suele recibirse con cierta dosis de angustia, ya que durante años se ha asociado a una lesión grave, a limitaciones permanentes o incluso al paso inevitable por el quirófano. Esta percepción, sin embargo, está lejos de la realidad médica actual.
Es importante entender que el cuerpo humano tiene una enorme capacidad de adaptación y recuperación. Recibir un diagnóstico de hernia discal no significa que la espalda esté “rota” ni que haya que renunciar para siempre a una vida activa. De hecho, la evidencia clínica muestra que la gran mayoría de las personas consigue recuperar su ritmo habitual con un tratamiento adecuado, tiempo y un tratamiento bien orientado. La clave está en comprender qué está ocurriendo en la columna y qué señales indican cuándo actuar y cuándo confiar en el proceso natural de recuperación.
Comprendiendo qué ocurre realmente en la columna lumbar
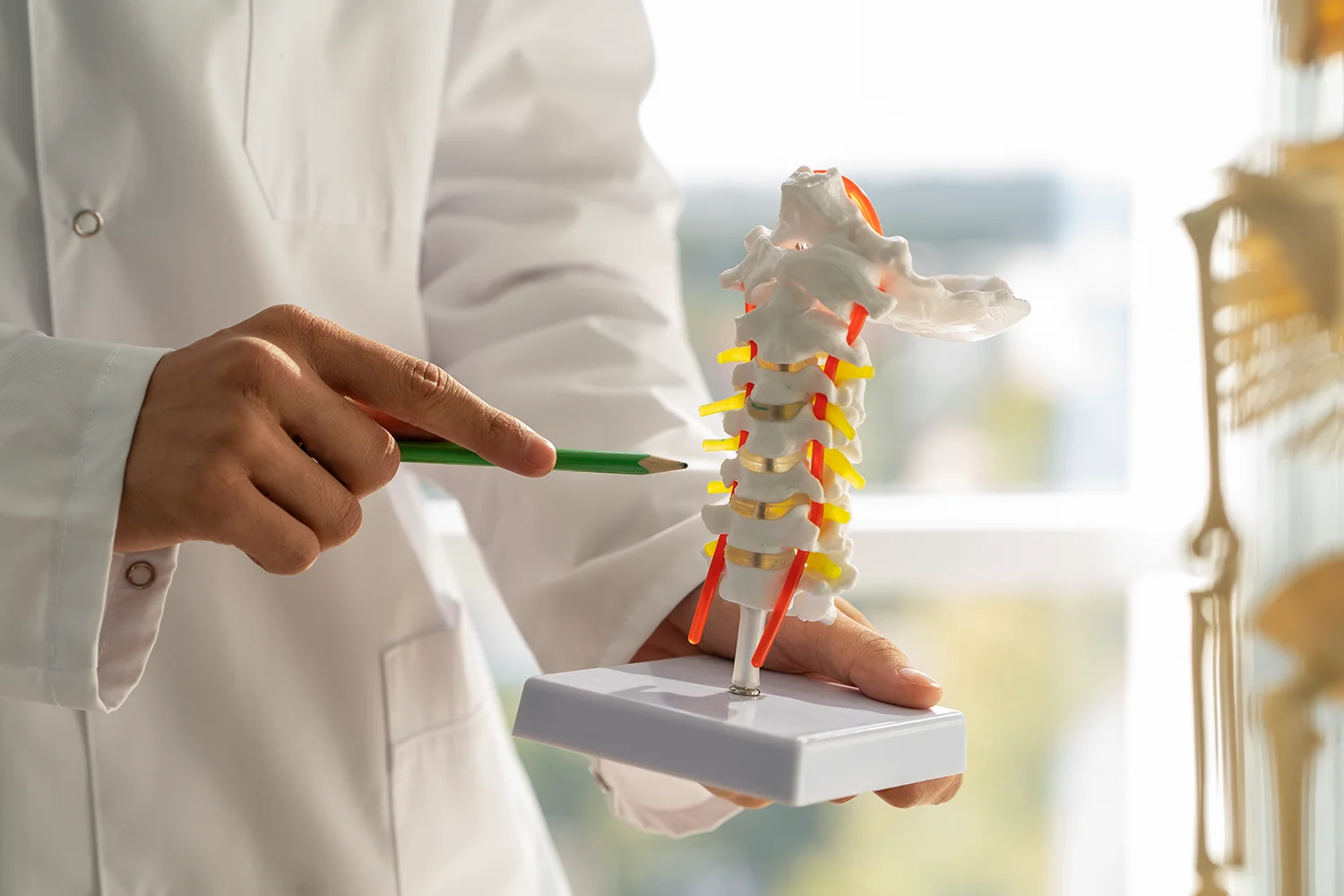
Para entender qué es una hernia discal lumbar, conviene imaginar la columna no como una estructura rígida, sino como un sistema flexible diseñado para el movimiento. Entre cada vértebra existen discos intervertebrales que actúan como amortiguadores, permitiendo absorber impactos y repartir las cargas del día a día.
Estos discos están formados por un anillo externo resistente, el anillo fibroso, y un núcleo interno de consistencia gelatinosa que aporta elasticidad. Con el paso del tiempo y la suma de microesfuerzos, el disco puede perder hidratación y capacidad de amortiguación.
Qué es exactamente una hernia discal lumbar
Hablamos de hernia discal lumbar cuando el núcleo interno del disco se desplaza y atraviesa una fisura del anillo fibroso, saliendo de su posición habitual. Este material puede entrar en contacto con las raíces nerviosas cercanas, provocando dolor, inflamación o alteraciones neurológicas.
Es importante desmontar la idea de que la hernia aparece siempre tras un “mal gesto”. En la mayoría de los casos es el resultado de un proceso progresivo, relacionado con el envejecimiento natural del disco y factores como el sedentarismo, el exceso de peso o el tabaquismo, que afecta directamente a su nutrición.
Diferencia entre protrusión y hernia: una confusión habitual
Existe una confusión frecuente entre protrusión discal y hernia discal. En la protrusión, el disco se deforma y se abomba hacia fuera, pero sin llegar a romperse completamente. En la hernia, en cambio, sí existe salida del material interno.
Aunque los términos suenen alarmantes, conviene subrayar un punto clave: el tamaño de la hernia en una prueba de imagen no siempre se correlaciona con la intensidad del dolor. De hecho, muchas personas presentan hernias discales sin síntomas y llevan una vida completamente normal. Esto demuestra que la hernia, por sí sola, no explica todo.
Las señales que envía el cuerpo: más allá del dolor lumbar
El síntoma más conocido de la hernia discal lumbar es la ciática, aunque este término se utiliza a menudo de forma imprecisa. La ciática describe la irritación del nervio ciático y suele manifestarse como un dolor que nace en la zona lumbar o el glúteo y desciende por la pierna.
Este dolor tiene características muy concretas: no suele ser un dolor muscular sordo, sino una sensación de quemazón, descarga eléctrica o pinchazo profundo, que puede intensificarse al toser, estornudar o permanecer sentado durante mucho tiempo.
Alteraciones de la sensibilidad: hormigueo y adormecimiento
Además del dolor, es frecuente que aparezcan cambios en la sensibilidad. Muchos pacientes describen hormigueos, sensación de pierna dormida o zonas con menor percepción táctil en el pie o la pantorrilla.
Estos síntomas indican que el nervio está irritado o inflamado y no transmite la información de forma adecuada. Aunque resultan molestos, forman parte del mecanismo de aviso del sistema nervioso.
Debilidad muscular: cuándo prestar especial atención
La pérdida de fuerza es el síntoma que requiere mayor vigilancia. Dificultad para caminar, tropiezos frecuentes, problemas para ponerse de puntillas o para apoyar los talones pueden indicar una compresión nerviosa más relevante.
Aunque en la mayoría de los casos los síntomas fluctúan —con días mejores y peores—, la debilidad progresiva debe ser valorada con prioridad por un profesional sanitario.