Una vena que se inflama nunca pasa desapercibida: duele, se enrojece y puede endurecerse bajo la piel. A eso lo llamamos flebitis, una alteración tan frecuente como infravalorada. Muchas veces aparece tras una inyección o una estancia hospitalaria, pero también puede surgir sin causa aparente, especialmente en las piernas, donde la sangre circula más despacio.
Aunque suele ser leve y localizada, en algunos casos la flebitis puede complicarse si se forma un coágulo dentro de la vena. Por eso, distinguir cuándo se trata de una inflamación superficial y cuándo puede convertirse en un problema más serio —como una trombosis— resulta esencial para actuar a tiempo.
Detectar la flebitis a tiempo puede ser crucial entre una molestia pasajera y una complicación seria. Reconocer sus síntomas desde el principio y entender por qué aparece permite actuar pronto y evitar que la inflamación evolucione hacia una trombosis. Cuando una vena se inflama, no conviene restarle importancia: atenderla y seguir las indicaciones médicas es la mejor manera de proteger la circulación y prevenir problemas mayores.
¿Qué es la flebitis y por qué aparece?
La flebitis es la inflamación de una vena, una alteración que puede presentarse tanto en los brazos como en las piernas y que suele deberse a una lesión en la pared interna del vaso sanguíneo o a una circulación demasiado lenta. Cuando el flujo de sangre se estanca, las células defensivas del organismo acuden a la zona, produciendo una respuesta inflamatoria que altera la pared de la vena. Esa misma reacción puede favorecer la aparición de un coágulo de sangre (trombo) que obstruye parcialmente el paso de la sangre.
Por esta razón, en muchos casos la flebitis no se limita a una simple inflamación, sino que se acompaña de trombosis, dando lugar a lo que se conoce como tromboflebitis. Esta combinación de inflamación y coágulo explica por qué, a pesar de ser una afección relativamente frecuente, siempre debe vigilarse de cerca: una flebitis mal controlada puede derivar en una trombosis más seria.
Aunque a menudo aparece tras una inyección, una intervención quirúrgica o una inmovilización prolongada, también puede desarrollarse sin causa aparente en personas con varices, obesidad, trastornos de coagulación o antecedentes familiares de trombosis. En la mayoría de los casos, la inflamación afecta a las venas superficiales, pero en otras ocasiones el problema se origina en venas más profundas, con consecuencias potencialmente más graves.
Tipos de flebitis: superficial y profunda
En función de la localización y profundidad de la vena afectada, distinguimos dos formas principales de flebitis: superficial y profunda.
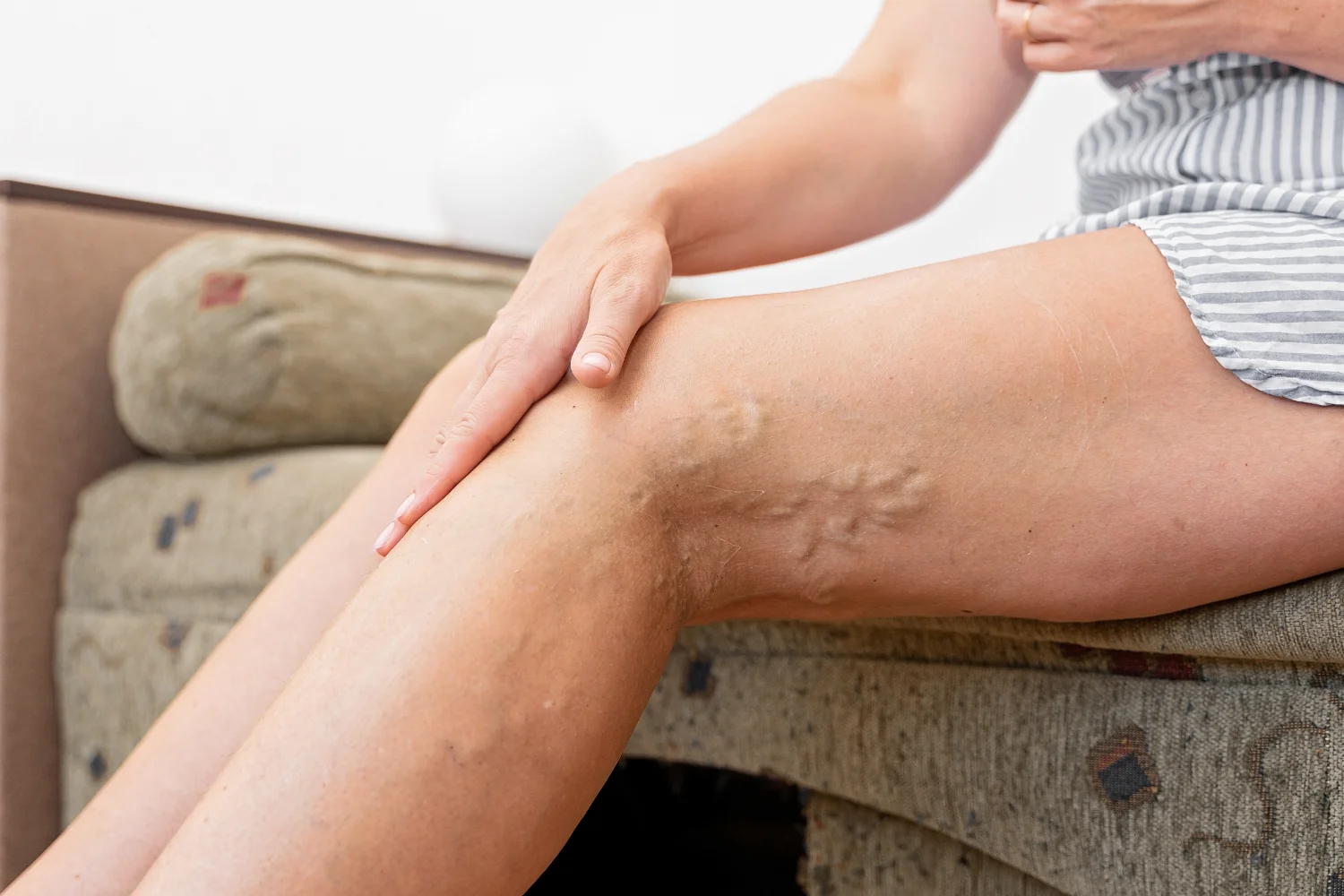
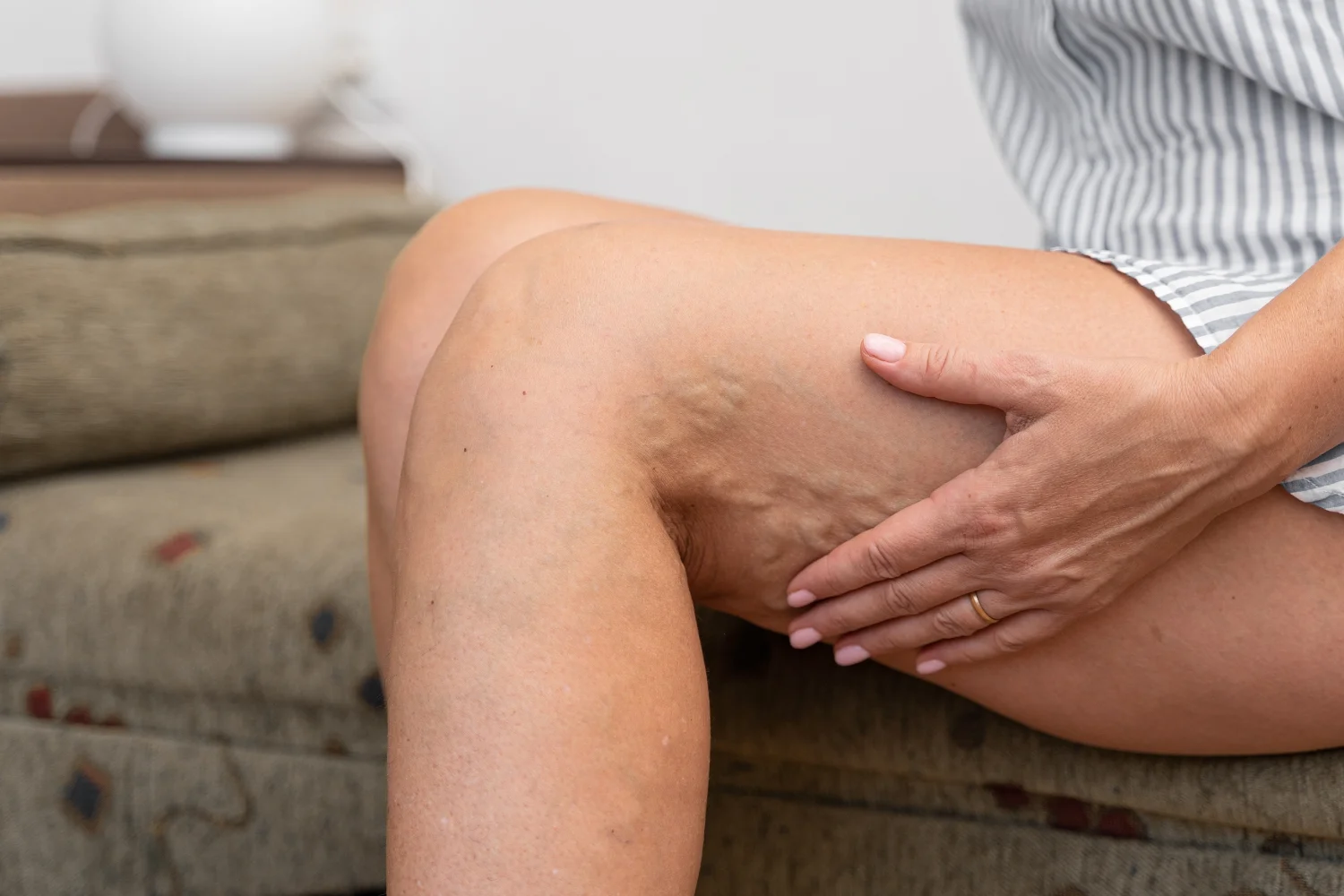
La flebitis superficial es la más común y suele afectar a venas visibles bajo la piel, especialmente en las piernas. Se manifiesta con enrojecimiento, calor local y una sensación de tirantez o dolor al tocar la zona. A veces la vena se nota como un cordón endurecido y sensible. Aunque molesta, rara vez se asocia a complicaciones graves y suele resolverse con tratamiento médico y medidas locales, como reposo y aplicación de calor.
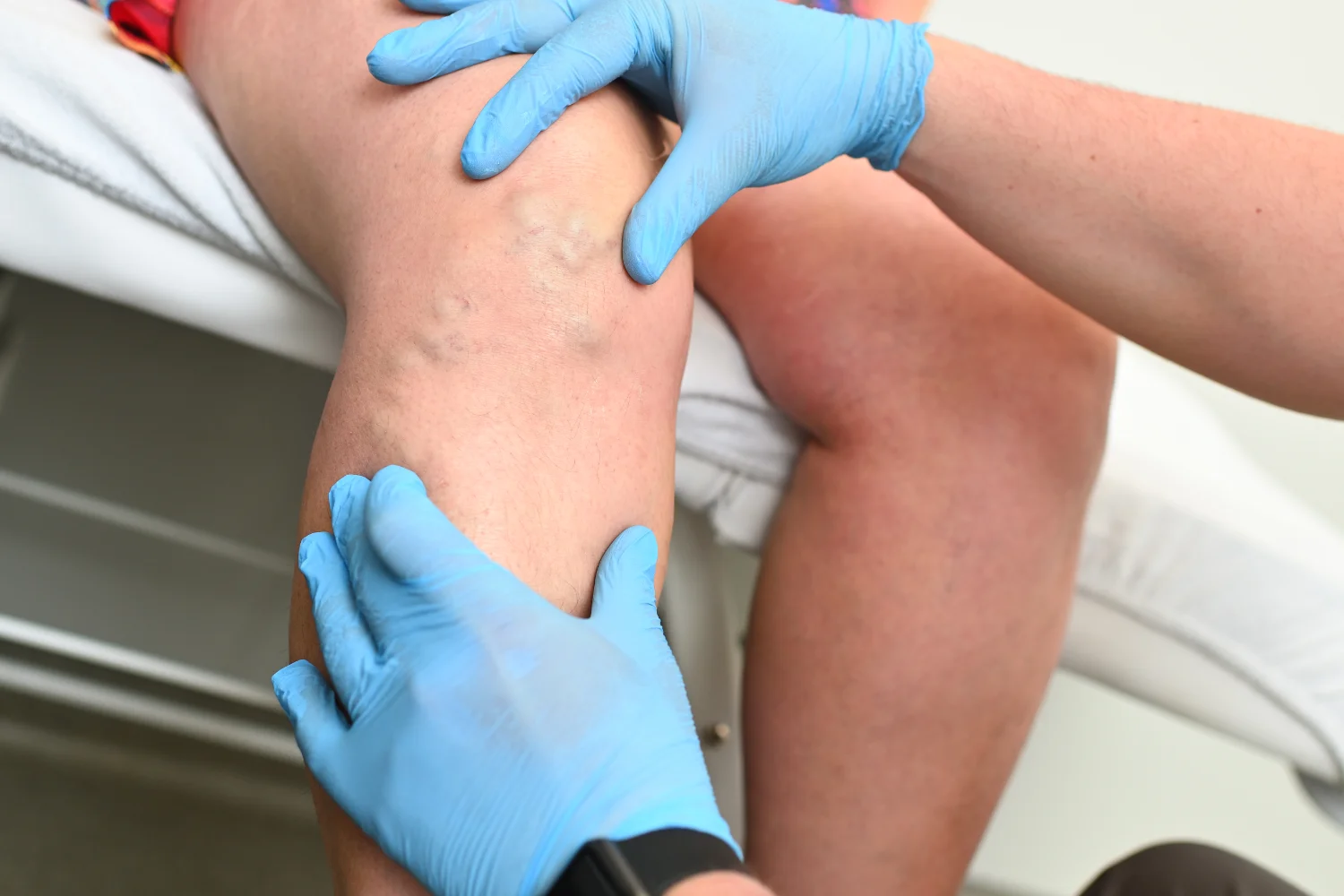
La flebitis profunda, en cambio, afecta a las venas situadas más internamente y constituye un cuadro más serio. En estos casos, el riesgo es que el coágulo formado dentro de la vena se desprenda y viaje hasta los pulmones, provocando una embolia pulmonar. Por este motivo, la tromboflebitis profunda —también conocida como trombosis venosa profunda— requiere un diagnóstico rápido y un seguimiento estrecho.
La diferencia entre una flebitis superficial y una profunda no siempre es evidente a simple vista. Algunas veces, una inflamación que parece menor puede esconder una trombosis en desarrollo. Por eso, ante síntomas persistentes o si hay hinchazón importante, es fundamental acudir al médico. Solo una ecografía Doppler o una exploración física especializada pueden confirmar el tipo exacto de flebitis y orientar el tratamiento adecuado.
Síntomas de la flebitis: señales a tener en cuenta
Los síntomas de la flebitis dependen de la vena afectada y de la profundidad del proceso inflamatorio. En las formas superficiales, los signos suelen ser visibles: la piel se enrojece, se vuelve más sensible y caliente al tacto, y la vena inflamada se palpa como un cordón duro y doloroso bajo la piel. Es habitual que la zona se tense o moleste al caminar, especialmente al final del día o tras permanecer mucho tiempo de pie. En algunos casos, puede aparecer una ligera hinchazón o picor local, acompañada de sensación de calor.
En cambio, la flebitis profunda puede pasar más desapercibida al principio, pero sus síntomas son más serios. El dolor es más intenso y constante, la pierna o el brazo se inflaman de forma progresiva y aparece una sensación de pesadez o tensión interna difícil de aliviar. También puede presentarse aumento de temperatura corporal, fiebre o cambios en el color de la piel, que adopta un tono rojizo o azulado. Estas manifestaciones suelen indicar que el flujo sanguíneo está comprometido y requieren valoración médica inmediata.
Cuándo la flebitis debe considerarse grave
La flebitis debe considerarse un problema urgente cuando el dolor o la hinchazón surgen de manera repentina, una pierna se inflama más que la otra o aparecen síntomas respiratorios como dificultad para respirar, tos con sangre o dolor torácico. Estos signos pueden indicar que un coágulo se ha desprendido y ha alcanzado los pulmones, provocando una embolia pulmonar, una complicación potencialmente grave.
También se recomienda acudir al médico si la inflamación no mejora en pocos días, si la piel presenta un enrojecimiento que se extiende o si la flebitis surge sin una causa clara. Solo una exploración médica y, en caso necesario, una ecografía Doppler podrán determinar si se trata de una inflamación superficial o de una trombosis venosa profunda que requiere tratamiento específico.