Sentir un cansancio extremo que no se va ni con descanso. Marearte al levantarte. Tener la piel más oscura en algunas zonas del cuerpo sin haber tomado el sol. Perder peso sin querer, notar que la sal te sabe a gloria o sufrir molestias digestivas sin una causa clara. A veces, el cuerpo da señales que pasamos por alto, pero que en realidad están avisando de algo importante. La enfermedad de Addison es una de esas poco frecuentes que pueden pasar desapercibidas, pero que, si no se detectan a tiempo, pueden llegar a ser graves.
Hablamos de una enfermedad endocrina crónica que afecta a las glándulas suprarrenales. Estas glándulas, situadas sobre los riñones, tienen la función de producir hormonas clave para el equilibrio del organismo, como el cortisol y la aldosterona. Cuando dejan de hacerlo de forma adecuada, el cuerpo empieza a funcionar a medio gas, y aparecen los síntomas.
Aunque no es una enfermedad común, reconocerla puede marcar una gran diferencia. Especialmente porque existe tratamiento y, con el seguimiento adecuado, las personas con Addison pueden llevar una vida normal. Pero el primer paso siempre es saber que existe, saber cómo se manifiesta y cuándo conviene consultar.
Una enfermedad rara, pero con nombre propio
La enfermedad de Addison recibe su nombre por Thomas Addison, el médico británico que la describió en el siglo XIX. Hoy sabemos que se trata de una insuficiencia suprarrenal primaria: es decir, las glándulas no producen suficiente cantidad de ciertas hormonas porque están dañadas.
No hay cifras exactas en España, pero se calcula que afecta a unas 1 de cada 10.000 personas. Es más frecuente en mujeres y suele diagnosticarse entre los 30 y 50 años, aunque puede aparecer a cualquier edad. En los niños, por ejemplo, tiene características y causas específicas.
Uno de los principales retos es que sus síntomas pueden confundirse fácilmente con otras enfermedades más comunes o con situaciones de la vida diaria como el estrés, el agotamiento o una mala alimentación.
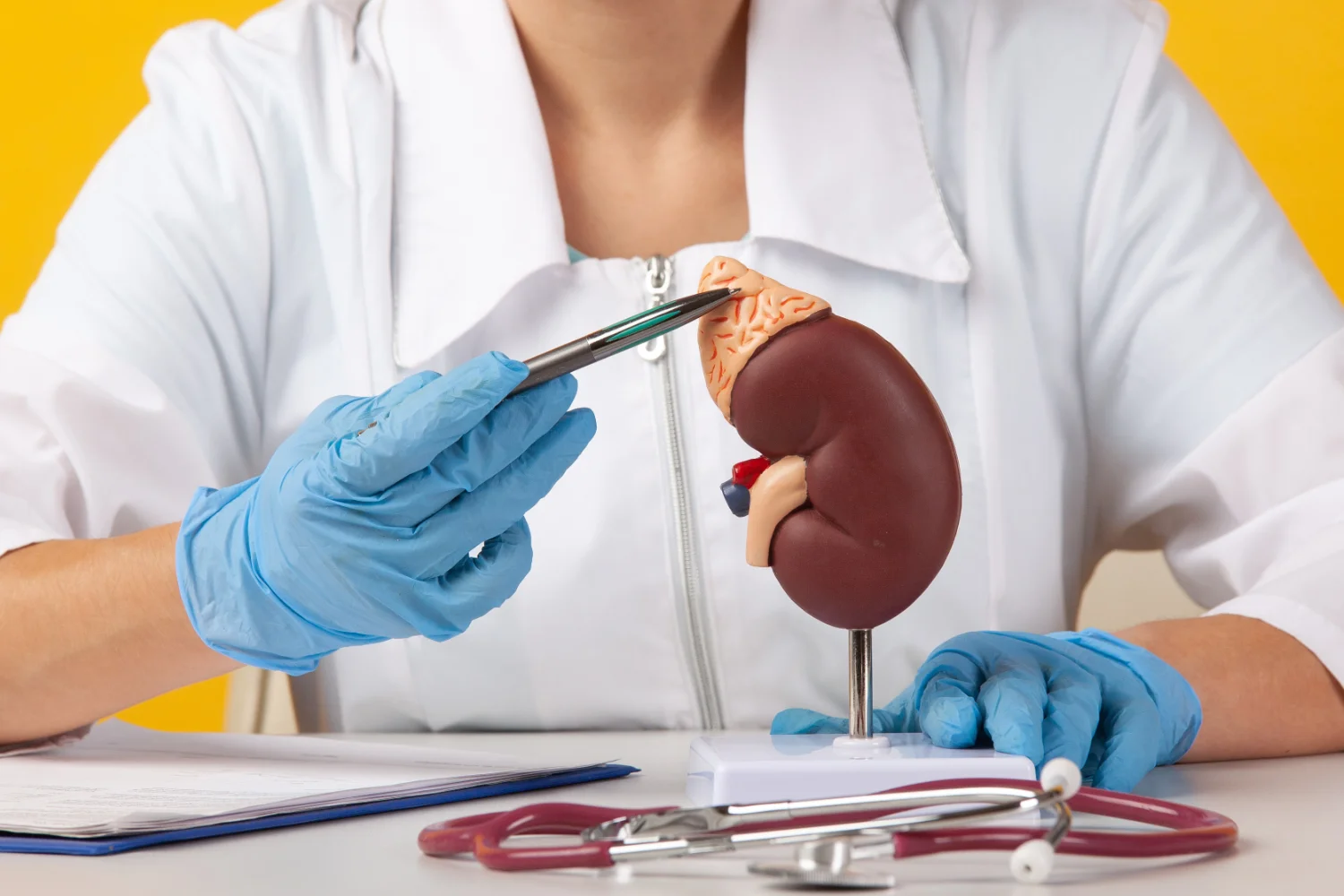
¿Qué hacen exactamente las glándulas suprarrenales?
Las glándulas suprarrenales son dos pequeñas estructuras con forma de triángulo situadas justo encima de cada riñón. Aunque su tamaño es reducido, su función es vital: actúan como auténticas centrales hormonales que ayudan al cuerpo a adaptarse al estrés, regular el equilibrio de agua y sal, y mantener estables funciones básicas como la tensión arterial o los niveles de glucosa.
Entre las hormonas que producen destaca el cortisol, una sustancia clave para afrontar situaciones exigentes, ya sean físicas o emocionales. Además de su papel en la respuesta al estrés, el cortisol ayuda a controlar la inflamación, regula el metabolismo y participa en el mantenimiento de la presión arterial.
Otra hormona fundamental es la aldosterona, responsable de que el cuerpo no pierda demasiada sal y de mantener los niveles de potasio bajo control. Gracias a ella, se regula el volumen de líquido en el organismo, algo esencial para que la tensión arterial no se desplome.
En menor medida, las suprarrenales también producen andrógenos, hormonas sexuales que, aunque no tienen un papel protagonista en comparación con los ovarios o los testículos, sí participan en funciones como el crecimiento del vello corporal o la libido, especialmente en las mujeres.
El eje que lo conecta todo: cerebro y glándulas en equilibrio
Estas glándulas no trabajan solas ni a su antojo. Forman parte de un sistema complejo y coordinado que empieza en el cerebro. El hipotálamo, una pequeña región del encéfalo, detecta cuándo el cuerpo necesita más cortisol y se lo comunica a la hipófisis, otra glándula cerebral que actúa como directora de orquesta.
La hipófisis, a su vez, libera una señal llamada ACTH (hormona adrenocorticotropa), que viaja por la sangre hasta las suprarrenales y les ordena que produzcan cortisol. Es un sistema de equilibrio continuo: si hay mucho cortisol, la señal se frena; si hay poco, se intensifica.
Cuando ese engranaje falla en el último eslabón —es decir, en las suprarrenales—, el cuerpo se queda sin la respuesta adecuada. Es entonces cuando aparece la enfermedad de Addison. El problema no está en la señal que da la orden, sino en las glándulas que no pueden cumplirla.