El dolor en las articulaciones puede tener muchas causas, desde un esfuerzo puntual hasta el paso de los años. Pero cuando aparece rigidez al despertar que dura más de lo esperado, cuando las manos o los pies se inflaman con frecuencia, o cuando el cansancio es tan intenso que condiciona la vida diaria, puede que detrás esté algo más complejo: la artritis reumatoide.
Se trata de una enfermedad autoinmune que no entiende de edades y que puede afectar a cualquier persona, aunque es más frecuente en mujeres. No se limita a las articulaciones, también puede influir en otros órganos y en el bienestar general. Lo más importante es reconocerla a tiempo, porque con un diagnóstico precoz y un tratamiento adecuado se puede frenar su avance y evitar complicaciones.
Hoy sabemos mucho más sobre cómo se desarrolla y contamos con tratamientos que cambian por completo la evolución de la enfermedad. La clave está en prestar atención a las señales del cuerpo y no restar importancia a esos síntomas que, aunque parezcan pequeños, esconden un problema que necesita tratarse cuanto antes.
Cómo empieza la artritis reumatoide
La artritis reumatoide rara vez irrumpe de golpe. Lo habitual es que se vaya instalando poco a poco, disfrazada de molestias que muchas veces se confunden con el cansancio, la edad o incluso con un esfuerzo mal hecho. Este inicio lento y difuso es una de las razones por las que muchas personas tardan en consultar al médico, lo que retrasa el diagnóstico.
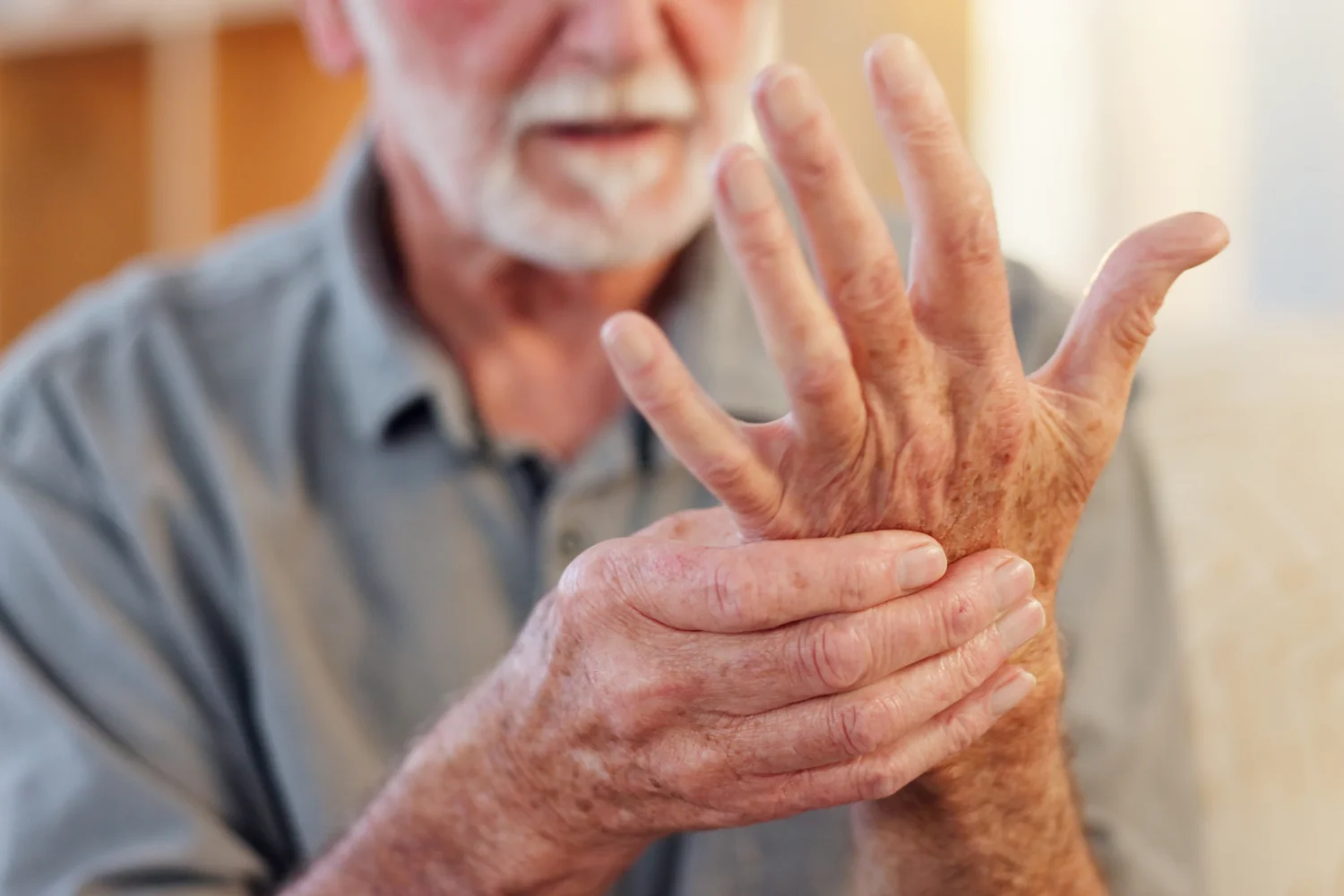
Uno de los primeros signos que suelen aparecer es la rigidez matutina. No se trata de esa sensación pasajera que se alivia en cuanto uno estira los brazos o mueve las piernas, sino de una rigidez que puede durar horas y que dificulta gestos tan básicos como abrir una botella de agua o abrocharse una camisa. También es característico que las molestias sean simétricas: si se inflama una rodilla, la otra puede seguir el mismo camino; si duele una muñeca, la contraria también acaba afectada.
A todo esto se suma un cansancio que no guarda relación con la actividad realizada. Es un agotamiento persistente, acompañado en ocasiones de febrícula o pérdida de apetito, que empieza a condicionar la vida diaria. Si no se trata, la inflamación mantenida daña las estructuras internas de la articulación y, con el tiempo, puede dar lugar a deformidades que limitan la movilidad.
Primeros síntomas que suelen pasar desapercibidos
En las primeras fases de la artritis reumatoide los signos son tan sutiles que a menudo se confunden con molestias del día a día. Sin embargo, prestar atención a estos pequeños cambios puede marcar la diferencia entre un diagnóstico precoz y uno tardío.
Uno de ellos es la hinchazón en los dedos de manos o pies. Al principio no duele demasiado, pero se nota porque los anillos ya no entran como antes o porque los zapatos resultan incómodos sin haber cambiado de talla. Es un detalle que muchas personas atribuyen al calor o a la retención de líquidos, cuando en realidad puede ser el inicio de la inflamación articular.
El dolor nocturno también es un signo característico. No se trata solo de dar vueltas en la cama: es una molestia que despierta a media noche y que impide descansar bien, generando cansancio acumulado durante el día. Esa falta de sueño de calidad es uno de los factores que más afecta al bienestar general desde el comienzo de la enfermedad.
Otro aviso frecuente es la sensación de calor en las articulaciones sin causa aparente. No hay golpes ni esguinces recientes, pero al tocar la zona se percibe más caliente que el resto del cuerpo. Ese calor es reflejo de la inflamación interna que, si no se controla, puede avanzar y dañar poco a poco la articulación.